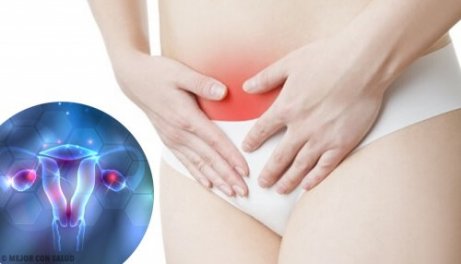
자궁내막증은 난소에 작은 물질 및 낭종으로 나타나는 질환이지만, 국부적인 혹이 동반될 수도 있다. 이는 자궁 내막 조직이 자궁 밖에서 자랄 때 발생하는데, 난소, 자궁 인대, 방광 또는 대장과 같은 부위에서 발견될 수 있다. 오늘은 자궁내막증의 증상과 해결 방안에 대해 알아보고자 한다.
자궁내막증은 여성 불임의 주된 원인 중 하나로 간주된다. 실제로 자궁내막증 환자 중 40% 이상이 임신에 어려움을 겪는다. 비록 자궁 내막이 있어서는 안 되는 부위에 있기는 하지만, 호르몬 활동은 유지하기 때문에 생리 중에는 조직이 흘러나온다. 바로 이 부분이 문제를 일으킬 수 있다.
그렇기 때문에 자궁내막증의 증상을 조기에 발견하여 치료를 받는 것이 중요하다.
자궁내막증의 유형
자궁내막증은 형태와 위치에 따라 세 가지 유형으로 나뉜다.
- 표면적 유형 : 복막 자궁내막증으로도 알려진 이 유형은 자궁 내막 조직이 난소와 복막의 가장 표면적인 부위에 정착한다. 붉은 병변이 동반되며 시간이 지나면서 작은 흉터를 형성한다.
- 난소 유형 : 작은 낭종이 난소에서 발견될 수 있다. 이 유형은 그 모양으로 인해 “초콜릿 낭종”으로도 알려져 있다. 때로는 나팔관 및 복막과 같은 가까운 조직에 붙는 경향이 있다.
- 깊은 유형 : 이는 가장 복잡한 형태이며 여성의 건강에 심각한 결과를 불러온다. 이러한 유형은 복막 및 골반강의 가장 깊은 막에 작은 자궁 내막 혹이 형성되는 것이 특징이다. 또한 신장, 수뇨관, 방광 및 기타 부위를 손상시킬 수 있다.
참고 글 : 유방 건강: 유두 상태는 정상일까?
자궁내막증의 원인
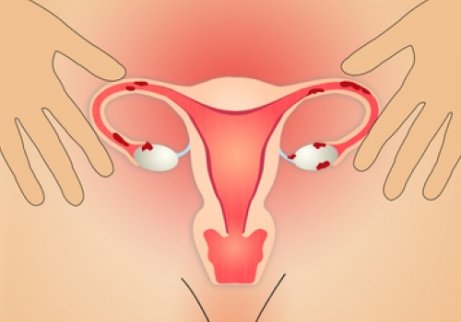
자궁내막증이 발생하는 원인을 정확히 설명할 수는 없다. 그렇지만 그 원인을 설명하고자 하는 몇 가지 가설이 있다. 가장 널리 퍼진 가설 중 일부는 다음과 같다.
- 화생 : 자궁 내막에는 골반 부위의 다른 조직을 대체할 수 있는 능력이 있다고 말한다.
- 혈관 이식 : 자궁 내막의 파편이 멀리 분산되어 혈관 및 림프관을 통해 먼 곳으로 이동할 가능성을 말한다.
- 역류 월경 : 생리 중 혈액이 방출되는 대신에 나팔관을 통해 복부를 향해 자궁이 혈액으로 덮일 때 발생한다. 조직은 골반 장기에 침착되어 자라게 된다.
참고 글 : 다낭성난소증후군에 관해 알아야 할 7가지
위험 요소
다음과 같은 요인 또한 자궁내막증과 관련이 있는 위험 요소이다.
- 유전적 요인
- 가족력
- 어린 나이부터 시작한 생리
- 7일 혹은 그 이상 지속되는 생리 기간
- 생식기 부위의 해부학적 변화
- 이전에 실시한 자궁 수술
- 자녀가 없음
자궁내막증의 증상

불임 혹은 임신을 하는 데 어려움을 겪는 것은 자궁내막증의 가장 흔한 징후 중 하나이다. 그렇지만 호르몬 불균형으로 인해, 다음과 같은 문제 또한 경험할 수 있다.
- 통증
- 복부, 생리 전후
- 일주일간 혹은 생리 전후 2주간의 경련
- 섹스 도중 혹은 끝난 뒤
- 허리
- 배변 활동을 할 때
- 긴 생리 기간
- 생리 기간 사이의 출혈
자궁내막증 진단
의사가 자궁내막증 증상을 의심하는 경우 진단을 위해 신체검사를 실시한다. 경질 초음파 검사, MRI, 골반 복강경 검사를 통해 확인할 수 있다.
자궁내막증 치료

자궁내막증에는 다양한 치료법이 있다. 환자의 나이, 임신 욕구, 증상 및 심각성, 위치 그리고 확장과 같은 요소에 따라 달라진다.
치료의 목표는 자궁내막증 증상의 완화, 병변 제거 및 여성의 생식 능력 회복(여성이 원하는 경우)에 중점을 둔다.
치료에는 약물 치료가 포함될 수도 있다. 일반 의약품, 처방전을 받아 구매할 수 있는 진통제, 피임약, 프로제스토젠 주사 및 알약 또는 전문 의약품 등이 있다. 수술은 가장 심각한 경우에만 진행된다. 수술 또한 가장 간단한 과정부터 복잡한 과정까지 다양하게 나뉜다.
서울대학교병원 의학정보에 따르면 최근의 연구에서 수술적 치료 후 경구용 피임제를 주기적으로 투여하였을 때 1년까지 재발률이 감소하였지만, 2-3년 이후에는 경구용 피임제로 치료하지 않은 환자들과 비교해 보았을 때 재발률에 차이가 없는 것으로 나타났다고 한다.
환자들은 치료뿐만 아니라, 식습관을 개선하며 운동과 휴식을 취해야 한다. 완전히 치료할 수는 없지만 자궁내막증 증상을 조절하는 데 도움이 될 수는 있다!
참고 문헌
모든 인용된 출처는 품질, 신뢰성, 관련성 및 유효성을 보장하기 위해 저희 팀이 철저히 검토했습니다. 이 글의 참고 문헌은 신뢰할 수 있으며 학문적 또는 과학적 정확성을 갖춘 것으로 간주되었습니다.
- Bulun, S. E. (2018). Endometriosis. In Yen & Jaffe’s Reproductive Endocrinology: Physiology, Pathophysiology, and Clinical Management: Eighth Edition. https://doi.org/10.1016/B978-0-323-47912-7.00025-1
- Bulletti, C., Coccia, M. E., Battistoni, S., & Borini, A. (2010). Endometriosis and infertility. Journal of Assisted Reproduction and Genetics. https://doi.org/10.1080/00362177985380601
- Harada, T. (2014). Endometriosis: Pathogenesis and treatment. Endometriosis: Pathogenesis and Treatment. https://doi.org/10.1007/978-4-431-54421-0