세계 보건 기구(WHO)는 인간 건강에 가장 위험한 곰팡이를 분류하는 보고서를 작성했다. 2022년 10월, WHO에서 공표한 가장 유해한 곰팡이 4가지는 공중 보건 연구, 개발 및 조치를 안내하기 위한 우선 진균 병원체 목록이라는 제목으로 게시되었다.
WHO에서 발표한 곰팡이 19종 중 4종이 우선 조치가 필요하다는 것이 확인되었다. 약물에 대한 내성이 강하고 치명적이며 심각한 후유증을 남기기 때문이다.
따라서 현재 WHO에 따르면 인체 건강에 가장 위험한 곰팡이는 다음과 같다.
- 칸디다속 진균
- 칸디다 알비칸스
- 아스페르질루스 푸미가투스
- 크립토코쿠스 네오포르만스
곰팡이 감염이 증가하고 있으며 그 어느 때보다 치료에 대한 내성이 강해 전 세계적인 공중 보건 문제가 되고 있다.
-한나 발키, WHO 사무차장 보좌관-
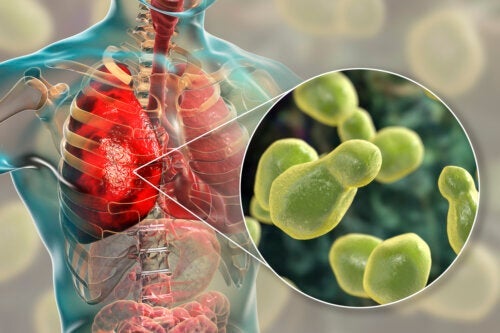
1. 가장 유해한 곰팡이: 칸디나속 진균
칸디나속 진균은 부분적으로 최근에야 발견되었기 때문에 건강에 가장 위험하다. 첫 번째 기록은 2009년으로 거슬러 올라간다. 그러다 2011년, 한 환자의 전신 감염 사례가 알려졌다. 고립된 사례였지만 이듬해 병원 내에서 칸디나속 진균의 첫 발병이 보고되었다.
현재 40개국 이상에서 이미 이 병원체 사례가 보고되었다. 문제는 칸디나속 진균의 참신한 특성 때문에 고전적인 진단 방법으로 식별하기 어렵다는 것이다.
지금까지 감염된 환자 대부분은 항진균제를 병용하여 치료해야 했다. 통계에 따르면 환자의 최대 30%가 감염 첫 달 이내에 사망한다.
일본에서는 칸디나속 진균이 외이도에 격리된 환자 사례 이후 발병이 증가했다. 일부 의료 시설은 입원 병동 벽에서 곰팡이를 발견했다. 실제로 2013년, 베네수엘라 신생아 사망 사건은 의료계에 경종을 울렸다.
2019년 과학 연구에서는 병원과 진료소에서 일반 소독제가 이 곰팡이에 효과가 없다고 확인했다. 따라서 발병을 예방하려면 다양한 소독 조치가 필요하다.
관련 질환
한 두와 연구진의 간행물에 따르면 다양한 조직과 분비물에서 발견될 수 있기 때문에 건강에 가장 위험한 균류다. 이미 혈액, 소변, 피부 및 직장 점막에서 분리되었다.
소화관 내부와 혐기성 환경, 즉 산소 농도가 없거나 낮은 환경에서 번식할 수 있으며 구강 점막을 집락화하고 혈액으로 퍼질 수 있다.
기회주의적 병원균으로 간주한다.
약해진 면역 체계를 이용하므로 중환자실 환자들에게 큰 위협이 된다. 광범위한 감염이 발생하여 쇼크로 이어질 수 있다.
더 읽어보기: 피부의 붉은 반점은 무엇일까?
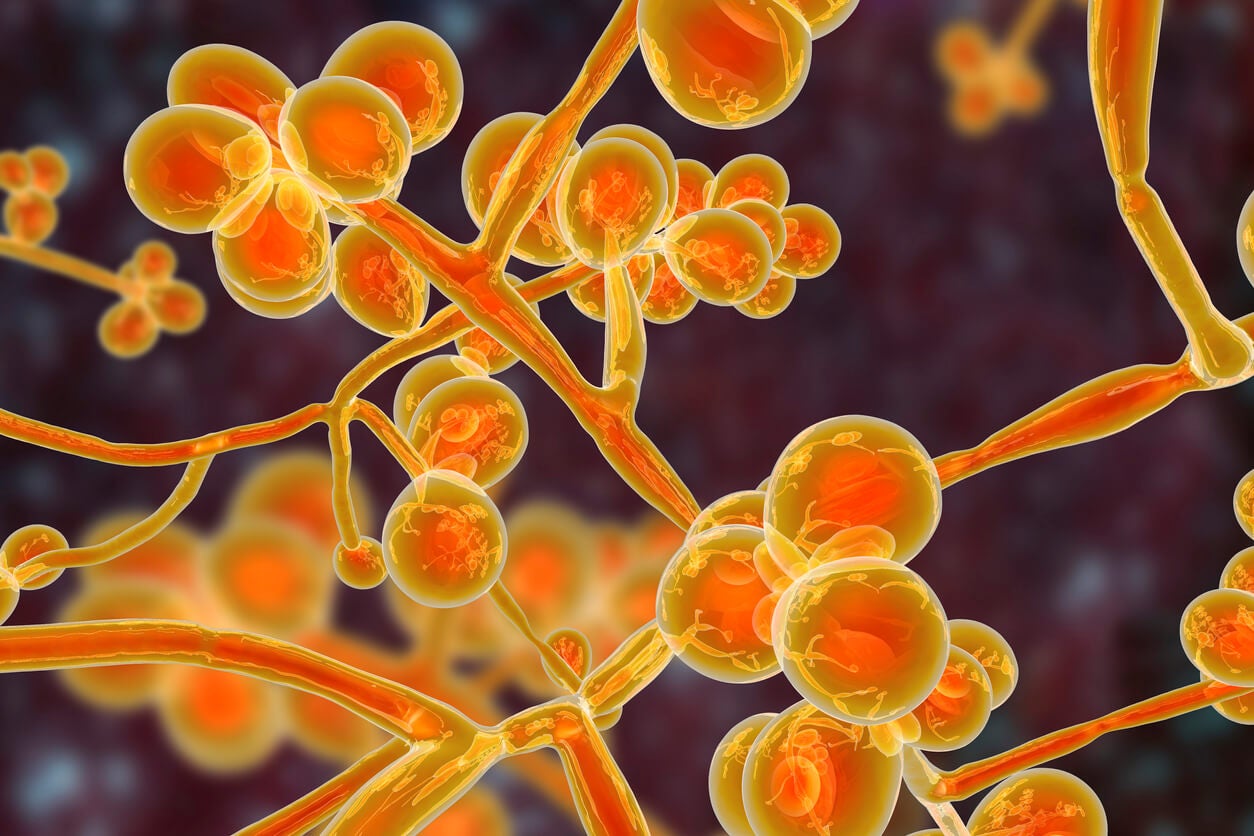
2. 칸디다 알비칸스
이전 균류와 달리 칸디다 알비칸스는 꽤 유명하다. 입, 피부 및 질에서 진단하기는 쉽지만 예민한 환자에서 유발될 수 있는 패혈증의 경우에는 진단이 어렵다.
환자의 약해진 면역력을 이용하여 대혼란을 초래하는 곰팡이로 침습적 형태에서는 혈액에 도달하여 열, 신부전 및 파종성 혈관 내 응고(DIC)를 유발한다.
항암 치료 중인 환자들은 특별한 주의를 기울여야 한다. 칸디다 알비칸스는 특히 식민지화에 취약하다. 오래 입원하면서 링거를 계속 맞는다면 곰팡이가 혈류에 쉽게 도달할 수 있다.
다음은 이 곰팡이의 가장 고전적이고 위험한 침습적 임상 방식이다.
- 칸디다혈증: 이 곰팡이는 혈액에서 순환하며 혈액 조직에서 번식한다. 전체적으로 장기 부전으로 이어지는 열을 동반한 패혈증으로 이어진다. 가장 영향을 받는 것 중 하나는 신장계다. 또한 신체의 다른 부위에 작은 혈전이 동시에 형성된다.
- 식도: 식도 칸디다증은 식도 감염성 염증의 주요 원인이다. 상부 위장관 내시경 검사를 시행하는 보건소에서는 진찰 기구가 진균이 위장관 내부에 침착되는 수단이 될 수 있으니 특히 조심해야 한다.
- 망막: 칸디다 안내염은 망막 문제를 일으킨다. 급성 임상 증상은 아니지만 안구 안쪽이 시야를 방해하는 흉터로 채워져서 적절한 치료가 이루어지지 않으면 실명할 수 있다.
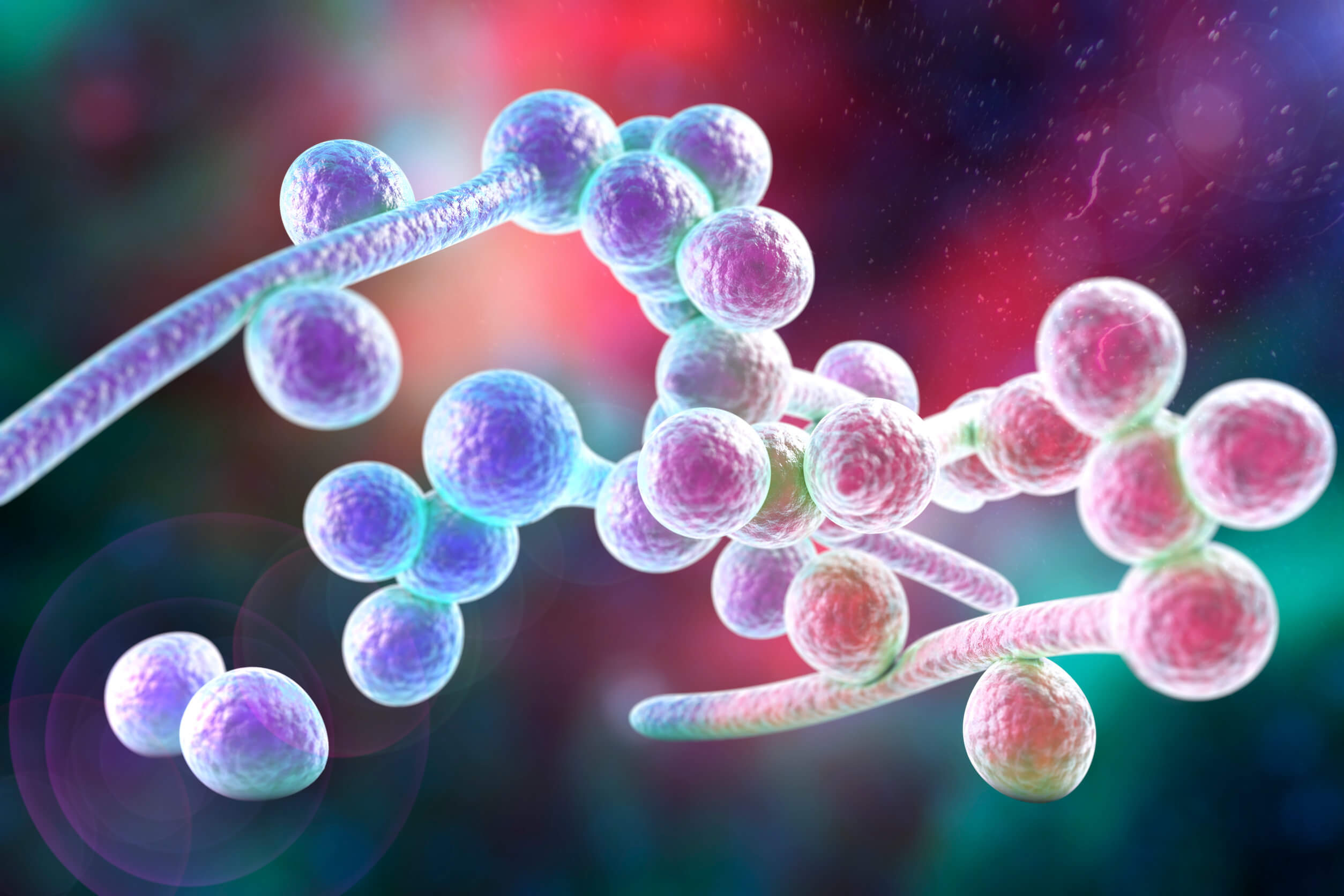
3. 가장 유해한 곰팡이: 아스페르길루스 푸미가투스
1999년 리뷰에서는 아스페르길루스 푸미가투스가 건강에 가장 위험한 균류라고 경고했다. 토양과 적대적인 환경에서 생존할 수 있으며, 면역력이 손상되었을 때 비교적 쉽게 체내 침투하는 잠재력이 있다.
기회주의적이기는 하지만 공중 전파가 문제가 된다. 따라서 면역 억제 질환과 관련하여 호흡기 질환이 있는 환자 사이에서 가장 흔한 병원체다.
폐 형태는 항상 동일하지 않으며 일반적으로 아스페르길루스증이라고 부르지만 알레르기, 만성 및 아스페르길루스 간에 구분이 필요하다. 알레르기에는 두 가지 다른 하위 형태가 있다. 하나는 천식과 매우 유사한 증상으로 구성된 기관지 폐 또는 ABPA다. 다른 하나는 아스페르길루스 푸미가투스 부비동염으로 점액, 코막힘, 후각 능력 저하 증상이 나타난다.
아스페르길루스증은 곰팡이 덩어리에 의해 형성된 종양이다. 폐 공간을 차지하고 결절로 작용하여 기침, 호흡곤란 또는 숨 가쁨을 유발할 수 있다.
만성 형태는 면역력이 약한 사람들에게 드문 일이 아니다. 곰팡이는 천천히 기관지 점막을 식민지화하고 장기적인 반응을 일으킨다. 만성 폐쇄성 폐 질환(COPD) 환자의 최대 1/3이 곰팡이에 의해 집락화한다.
더 읽어보기: 머리 곰팡이를 퇴치하는 최고의 요법 6가지
치료법
아스페르길루스증에 대한 접근 방식은 증상에 따라 다르다. 알레르기 형태는 일반적으로 이트라코나졸에 잘 반응하며, 때때로 호흡기 반응을 관리하기 위해 코르티코스테로이드와 병용한다.
병원체가 장기와 혈액을 침범한 경우 더 강력한 약물 조합이 필요하다. 트리아졸계항진균제, 암포테리신 및 캡소펀진을 사용하기도 한다.
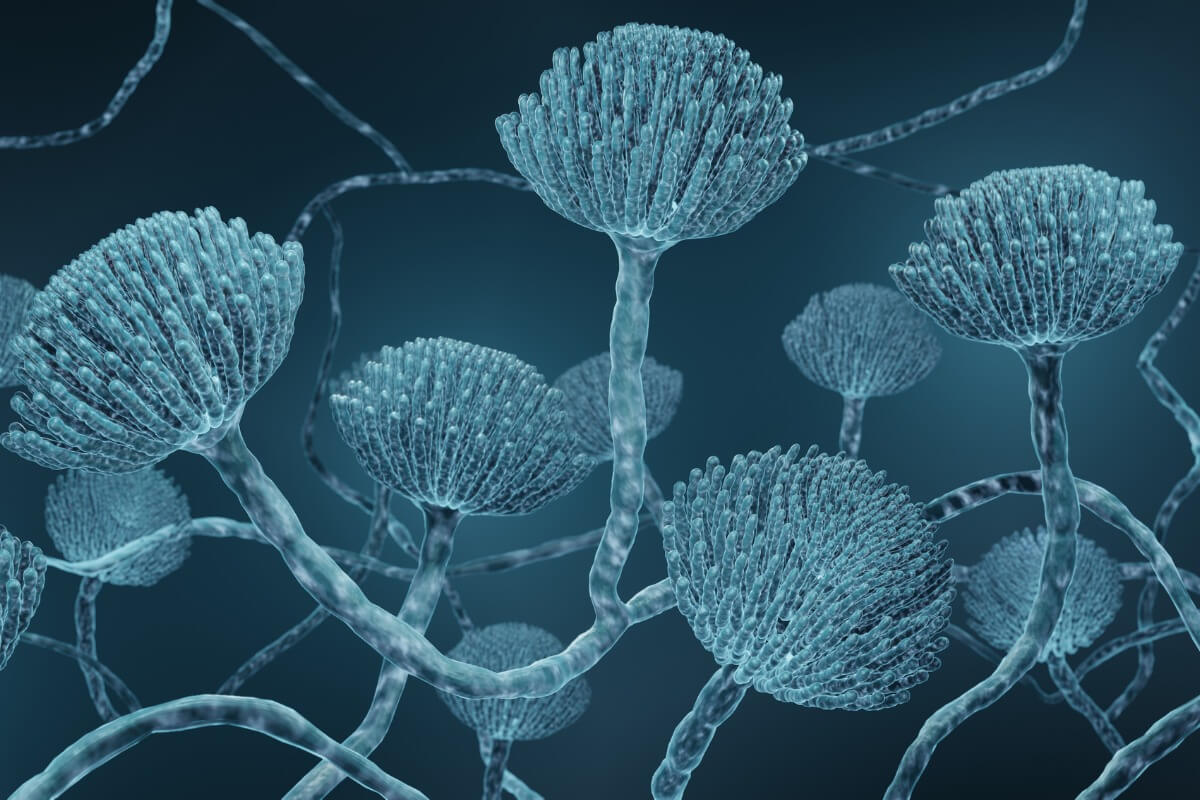
4. 가장 유해한 곰팡이: 크립토콕쿠스 네오포르만스
크립토콕쿠스증은 크립토콕쿠스 네오포르만스 또는 크립토콕쿠스 가티에 의해 발생할 수 있다. 그러나 후자는 일부 지리적 영역으로 제한되지만 크립토콕쿠스 네오포르만스는 전 세계적으로 존재한다.
아스페르길루스 푸미가투스와 마찬가지로 토양에 존재하면 흡입이 가능하다. 일부 나무 종에 국한되어 있지만 새 배설물에서도 발견된다. 다른 기회주의적 병원체와 마찬가지로 HIV/AIDS, 암 및 이식 환자의 약화된 면역 체계를 잡아먹는다.
통계에 따르면 매년 223,000명이 이 곰팡이로 수막염 진단을 받는다. 따라서 매년 면역 저하 환자 180,000명 이상이 사망하는 주요 원인이다.
세 종류의 항진균제로 관리하기 쉽지만 점점 저항력이 커지고 있다. 학자들은 면역계 혼성화, 즉 다른 변종과의 유전적 혼합이라고 믿고 있다. 농약을 과도하게 사용하는 것도 그 과정에 기여할 수 있다.
HIV 환자의 경우
HIV 환자의 수막 크립토코쿠스증은 심각한 공중 보건 문제다. 가장 치명적인 합병증이며 조기 발견은 생명을 구할 수 있다.
그러나 근본적인 질병 자체와 관련된 또 다른 위험 요소가 있다. 항레트로바이러스 치료(ART)를 받고 있지 않거나 치료를 막 시작한 사람들은 곰팡이에 감염되면 치명적인 결과를 초래할 수 있다. 따라서 ART에 대한 신속하고 공평한 접근이 필수다.
마무리
WHO에서 건강에 가장 위험한 곰팡이 목록을 발표한 이유는 이 분야의 연구를 장려하기 위해서다. 새로운 연구로 항진균제에 대한 내성 문제를 해결해야 한다.
한편, 면역력이 저하된 환자와 입원 환자의 보호가 우선되어야만 진단하기 어려운 병원체의 확산을 줄일 수 있다.
위에서 언급한 곰팡이 외에도 WHO 목록을 구성하는 기타 곰팡이 15가지는 다음과 같다.
- 2차 우선순위 그룹: 칸디다 글라브라타, 히스토플라스마 종, 진균종, 털곰팡이, 후사리움, 칸디다 트로피칼리스, 칸디다 파라프실로시스
- 중간 우선순위 그룹: 세도스포리엄 종, 로멘토스포라 프로리피칸스, 콕시디오이데스 종, 피키아 쿠드리아브제베이이, 크립토코쿠스 가티이, 탈라 로마이세스 마르네페이, 뉴모시스티스 지로베시, 파라콕시디오이데스 종
이러한 우선순위 진균 병원체에 대한 대응을 안내하고 개선하려면 진균 감염 및 항진균제 내성에 대한 더 많은 데이터와 정보가 필요하다.
-헤일예수스 게타훈, WHO 글로벌 항생제 내성 조정 국장
참고 문헌
모든 인용된 출처는 품질, 신뢰성, 관련성 및 유효성을 보장하기 위해 저희 팀이 철저히 검토했습니다. 이 글의 참고 문헌은 신뢰할 수 있으며 학문적 또는 과학적 정확성을 갖춘 것으로 간주되었습니다.
- Alastruey-Izquierdo, Ana, World Health Organization, and World Health Organization. “WHO fungal priority pathogens list to guide research, development and public health action.” (2022).
- Bouchentouf, Rachid. “Aspergiloma pulmonar bilateral.” Revista de la Sociedad Peruana de Medicina Interna 34.2 (2021): 87-87.
- Collado-Chagoya, Rodrigo, et al. “Aspergilosis broncopulmonar alérgica.” Medicina Interna de México 37.1 (2021): 144-151.
- Du, Han, et al. “Candida auris: Epidemiology, biology, antifungal resistance, and virulence.” PLoS pathogens 16.10 (2020): e1008921.
- Fúnez-Madrid, Víctor H., et al. “Candidiasis esofágica: Análisis descriptivo en un centro de referencia endoscópica.” Endoscopia 32 (2020): 415-415.
- and (2018) New pathogens, new tricks: emerging, drug-resistant fungal pathogens and future prospects for antifungal therapeutics. Annals of the New York Academy of Sciences, 1435(1), 57–78. https://doi.org/10.1111/nyas.13739
- Latgé, Jean-Paul. “Aspergillus fumigatus and aspergillosis.” Clinical microbiology reviews 12.2 (1999): 310-350.
- Lizarazo, Jairo, and Elizabeth Castañeda. “Consideraciones sobre la criptococosis en los pacientes con sida.” Infectio 16.3S (2012).
- , , , and (2016) Cryptococcus: from environmental saprophyte to global pathogen. Nature Reviews Microbiology, 14(2), 106–117. https://doi.org/10.1038/nrmicro.2015.6
- Méndez-Tovar, Luis Javier, et al. “Candidiasis esofágica en pacientes de un hospital de especialidades.” Revista Médica del Instituto Mexicano del Seguro Social 57.2 (2019): 74-81.
- and (2018) Present and future therapy of Cryptococcus infections. Journal of Fungi, 4(3), 79. https://doi.org/10.3390/jof4030079
- Pashley, Catherine H., et al. “Routine processing procedures for isolating filamentous fungi from respiratory sputum samples may underestimate fungal prevalence.” Medical mycology 50.4 (2012): 433-438.
- Perera, Sandra Gómez, et al. “Endoftalmitis endógena por cándida álbicans: a propósito de un caso.” Archivos de la Sociedad Canaria de Oftalmología 32 (2021): 7-12.
- , , , , , , et al. (2017) Global burden of disease of HIV-associated cryptococcal meningitis: an updated analysis. The Lancet Infectious Diseases, 17(8), 873–881. https://doi.org/10.1016/S1473-3099(17)30243-8
- Rhodes, Johanna, and Matthew C. Fisher. “Global epidemiology of emerging Candida auris.” Current opinion in microbiology 52 (2019): 84-89.
- Satoh, Kazuo, et al. “Candida auris sp. nov., a novel ascomycetous yeast isolated from the external ear canal of an inpatient in a Japanese hospital.” Microbiology and immunology 53.1 (2009): 41-44.