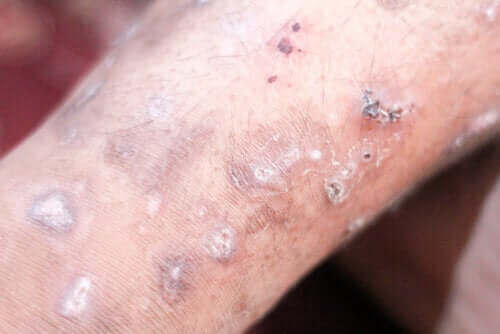
사람옴진드기(Sarcoptes scabiei var)에 의해 유발되는 기생충인 옴의 치료법은 다양하다. 이 기생충은 사람과 밀접한 관련이 있으며 그 존재가 최초로 보고된 것은 12세기 경이었다. 이 질병은 전 세계적으로 발생하며, 15년마다 주기적으로 발생한다.
세계보건기구에 따르면 전 세계적으로 약 2억 명이 언제라도 옴을 경험한다. 또한, 저소득층 인구의 약 10%에게 이 기생충이 있는 것으로 추정되고 있다.
옴의 증상
옴의 주요 증상은 심한 가려움증이며 이 가려움은 밤중에 더 심해지며 그 소리 만큼이나 불쾌하다. 암컷 진드기가 사람의 피부 바깥층에 터널을 파고 면역 체계에 의한 알레르기 반응을 일으키기 때문이다.
미국 국립 의학 도서관은 사람의 옴에 대한 다양한 임상 증상을 보여주고 있다. 그중 일부는 다음과 같다.
- 특히 밤이나 더운 날에 극심한 가려움이 유발된다. 암컷 진드기는 피부 아래에서 더 활동적인 경향이 있기 때문에 그것을 불편함을 일으킨다.
- 피부 발진이 생기는데, 이 발진은 접히는 부분이나 손가락 및 발가락 사이에 더 뚜렷하게 나타난다. 겨드랑이, 가슴 아래, 관절 내부, 생식기 주변에서 가장 발진이 흔하게 나타난다.
- 몸을 긁을 때 피부에 발그레한 궤양이 생긴다.
- 이 기생충이 판 터널 때문에 피부에 얇고 깊은 주름이 생긴다.
보통 발진은 영유아의 경우 몸 전체로 퍼지며 머리, 얼굴, 목에 더 심한 경향이 있다.
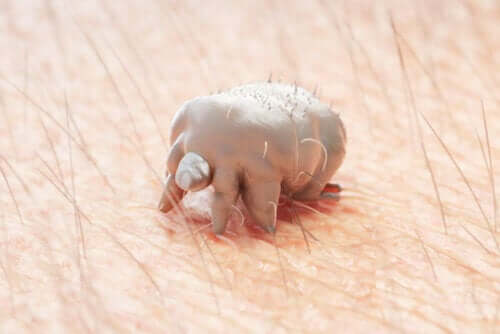
진드기는 사람의 피부에 침투하여 그 속에 정착한다. 따라서 그것은 개나 고양이를 공격하는 것과는 다르다.
더 읽어보기: 가장 흔한 식품 기생충은 무엇일까
메이오 클리닉은 옴의 증상을 발견했을 때 의사를 찾아가라고 조언한다. 하지만 옴은 너무 심각한 상태는 아니기 때문에 단지 어떻게 제거해야 할지 알아보면 된다.
사람들은 가끔 피부염, 국소 알레르기 반응, 또는 접촉으로 인한 자극을 옴이라고 착각한다. 따라서 사례를 개별적으로 판단할 수 있는 전문가와 상담할 필요가 있다.
옴에 걸리는 이유
위에서 설명했듯이 사람이 걸리는 옴은 사람옴진드기(Sarcoptes scabiei var)에 의해 발생한다. 이 종의 암컷 진드기는 크기가 300~450미크론이며 절대 기생물이다. 그래서 숙주 없이는 4일 이상 생존하지 못한다.
암컷과 수컷이 숙주의 피부에서 교미한 후 암컷은 알을 낳기 위해 각질층에 터널을 파기 시작한다. 연구들이 보여주듯이, 이 기생충은 손목 아래, 손의 척골 경계 및 손가락 발가락 사이와 같은 피부의 특정 부위를 선호한다.
개나 고양이의 경우 옴에 걸려도 사람에게 심각한 질병을 일으키지 않는다. 이처럼 이 기생충의 각 다양성은 숙주에 따라 다르다. 따라서 사람의 피부와 접촉한 고양이 진드기는 안으로 파고 들어가기 시작하지만, 죽을 것이다. 그러므로 이러한 경우는 스스로 제어할 수 있고 가벼운 상태다.
위험 그룹과 합병증
겉껍질이 있는 옴으로 알려진 더 심한 형태의 질병이 있다. 이 경우 기생충에 대량으로 감염된다(대부분 숙주가 10~15개 이상의 표본을 저장하지 않는 경우). 이와 같은 영향을 받는 위험 그룹은 아래와 같다.
- HIV나 만성 백혈병 환자와 같이 면역계에 영향을 받는 만성 질환이 있는 사람
- 다른 질병이 있는 사람
- 노년층, 특히 요양원에 있는 사람
이 경우 환자에게 2차 감염이 발생할 수도 있다. 진드기는 피부 표면을 파괴하고 병변을 일으키기 때문에 다른 방법을 통해서는 들어갈 수 없는 병원체의 진입 경로를 촉진한다.
사람의 옴 진단과 치료
가족계획연맹 웹사이트에 의하면, 의사는 환자의 피부 상태를 평가하여 대부분의 옴 질환을 진단할 수 있다. 어떤 경우에는 진단을 내리기 위해 감염된 부위의 피부를 긁어낼 수도 있다. 이를 통해 진드기의 알과 대변 표본을 현미경으로 관찰할 수 있기 때문이다.
치료는 대개 하루에 1~2번 전신에 바르는 연고를 기초로 한다. 그리고 같이 사는 모든 가족 구성원들도 전염을 예방하기 위해 치료를 받으려고 할 수 있다.
대부분의 경우 처방되는 약물은 다음과 같다.
- 성인과 2개월 이상인 어린이에게 사용되는 옴 치료 약물인 퍼메트린 크림이 있다. 이 크림은 국소 사용이며 위험이 거의 없다.
- 린데인 로션은 승인된 다른 치료법에서 효과를 보지 못한 사람들에게만 적합하다.
- 크로타미톤은 국소 또는 알약 형태로 제공되는 또 다른 옴 치료약이다. 시그나 웹사이트에 의하면, 이 약물은 실패율이 상당하기 때문에 퍼메트린이 여전히 최고의 옵션이다.
- 마지막으로 이버멕틴은 위험 그룹과 겉껍질이 있는 옴에 걸린 사람들을 위한 옵션이다.
옴의 치료와 예방 팁
사람에게 옴이 퍼지는 것을 막아주는 여러 방법이 있다. 다음은 몇 가지 유용한 팁이다.
- 일단 감염된 사람이 누구인지 확인되면 모든 동거 가족들이 처방된 국소 크림을 발라야 한다.
- 환자와 접촉한 모든 물건을 씻어야 한다. 살균은 화씨 140º로 해야 하는데 그렇게 해야 진드기의 알이 죽는다.
- 치료가 끝나면 광범위한 소독을 해야 한다.
- 치료가 끝날 때까지 성관계를 피하는 게 좋다.

섭씨 60º 이상 온도에서 침대 린넨을 씻고 햇볕에 말리면 진드기를 제거할 수 있다.
더 읽어보기: 위생적인 수면 환경을 위한 10가지 팁
옴은 치료할 수 있다
마지막으로 사람 옴 질병은 그 지역의 사회, 경제적 상태와 관련한 문제다. 따라서 이 질병은 자원이 부족한 열대 국가에서 훨씬 흔하게 발생하며 최대 10%의 어린이가 이 증상을 보인다. 즉, 의료 인프라가 열악할수록 감염 가능성이 커진다고 할 수 있다.
하지만 다행히도 옴 치료는 보통 간단하고 효과적이다. 환경을 아주 위생적으로 관리하고 환자 주변 가족들도 약물치료를 해야 하지만, 기생충이 다시 나타나는 것을 막으려면 그렇게 해야 한다.
참고 문헌
모든 인용된 출처는 품질, 신뢰성, 관련성 및 유효성을 보장하기 위해 저희 팀이 철저히 검토했습니다. 이 글의 참고 문헌은 신뢰할 수 있으며 학문적 또는 과학적 정확성을 갖춘 것으로 간주되었습니다.
- Akca, G., Sen, N. O., & Akca, U. (2023). Use of complementary and alternative medicine in children with scabies. Complementary Medicine Research, 30(3), 1-8. https://karger.com/cmr/article-abstract/30/3/213/835992/Use-of-Complementary-and-Alternative-Medicine-in
- Akram, M., Riaz, M., Noreen, S., Shariati, M. A., Shaheen, G., Akhter, N., Parveen, F., Akhtar, N., Zafar, S., Owais Ghauri, A., Riaz, Z., Khan, F. S., Kausar, S., & Zainab, R. (2020). Therapeutic potential of medicinal plants for the management of scabies. Dermatologic therapy, 33(1), 1-7. https://onlinelibrary.wiley.com/doi/abs/10.1111/dth.13186
- Arlian, L. G., & Morgan, M. S. (2017). A review of Sarcoptes scabiei: past, present and future. Parasites & vectors, 10(297), 1-22. https://link.springer.com/article/10.1186/s13071-017-2234-1
- Lluch-Galcerá, J. J., Carrascosa, J. M., & Boada, A. (2023). Epidemia de escabiosis: los nuevos retos de una enfermedad ancestral. Actas Dermo-Sifiliográficas, 114(2), 132-140. https://www.sciencedirect.com/science/article/pii/S0001731022006858
- Morgado-Carrasco, D., Piquero-Casals, J., & Podlipnik, S. (2022). Tratamiento de la escabiosis. Atención Primaria, 54(3), 102231. https://www.sciencedirect.com/science/article/pii/S0212656721002651
- Sánchez Bernal, J., Monte Serrano, J., Aldea Manrique, B., & Zárate Tejero, I. (2021). Escabiosis en lactante: diagnóstico dermatoscópico y test de Müller. Pediatría Atención Primaria, 23(89), 83-86. https://scielo.isciii.es/scielo.php?pid=S1139-76322021000100013&script=sci_arttext&tlng=pt
- Tirado-Sánchez, A., Bonifaz, A., de Oca-Sánchez, G. M., Araiza-Santibañez, J., & Ponce-Olivera, R. M. (2016). Escabiosis costrosa en pacientes con infección por VIH/SIDA. Reporte de 15 casos. Revista Médica del Instituto Mexicano del Seguro Social, 54(3), 397-400. https://www.redalyc.org/journal/4577/457745710020/html/
- Molina Velastegui, R. A., Albán Cuenca, J. A., Veintimilla Andrade, L. A., & Reyes Suárez, C. E. (2022). Escabiosis: diagnóstico diferencial y tratamiento. RECIAMUC, 6(2), 176-183. https://reciamuc.com/index.php/RECIAMUC/article/view/845/1237