의학계는 더 안전한 피임법을 지속적으로 발전시키고 개발하고 있다. 그러나 아직 100 % 효과적인 방법은 없다. 프로게스틴 임플란트는 매우 신뢰할 수있는 방법이지만 다른 형태의 피임과 마찬가지로 그 효과는 사용 방식에 따라 다르다.
프로게스틴 임플란트 피임법은 1999 년에서 2000 년 사이에 세계적으로 처음 알려졌다. 99 %의 효과가있는 것으로 추정됩니다. 즉, 여성의 1 % 가 프로게스틴 임플란트로도 임신할 수 있다.
작은 확률이지만 여전히 가능성이 있다.
프로게스틴 임플란트란?
 피임 임플란트라고도 하는 이 형태의 피임법은 여성의 팔 피부 아래에 삽입된다. 에스트로겐 호르몬의 합성 버전인 프로게스틴을 매우 천천히 방출한다.
피임 임플란트라고도 하는 이 형태의 피임법은 여성의 팔 피부 아래에 삽입된다. 에스트로겐 호르몬의 합성 버전인 프로게스틴을 매우 천천히 방출한다.
상당한 기간 동안 아이를 가질 계획이 없는 여성에게 이상적인 피임 방법이다. 제품에 따라 3~5년 동안 피임이 가능하다. 이 기간이 끝나면 여성은 그것을 교체할지 완전히 제거할지 결정할 수 있다. 아이를 원할 경우 임플란트를 제거하면 1~3개월 이내에 정상적인 배란이 재개된다.
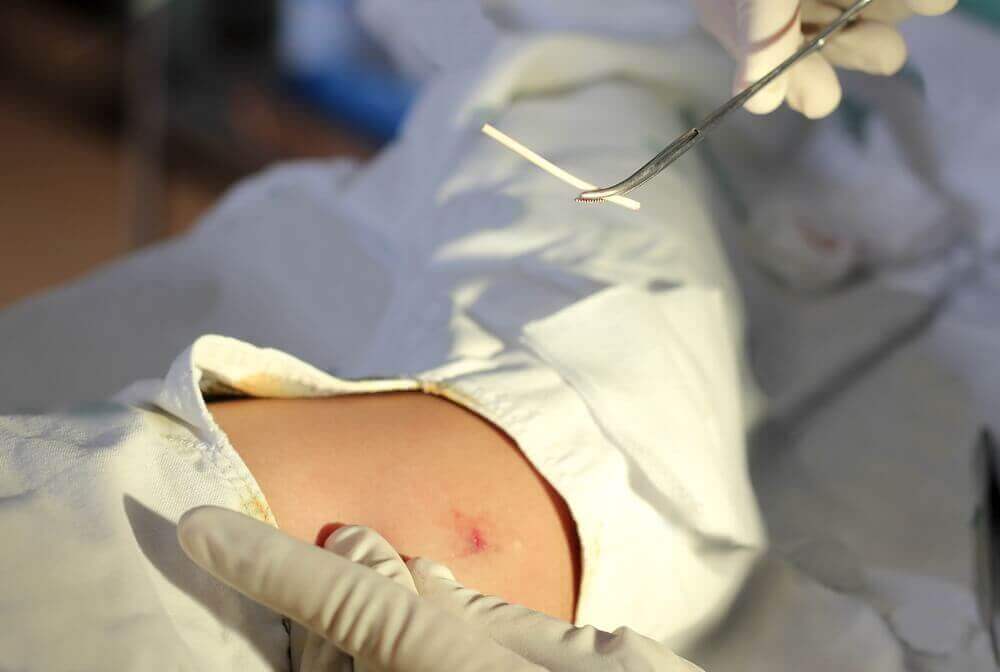
프로게스틴 임플란트는 간단한 수술 절차를 통해 이식 또는 제거되는 유연한 캡슐 또는 실린더이다. 병원에 갈 필요가 없으며 의사는 단순히 국소 마취제를 사용한다. 그 역할은 배란을 막고 자궁 경부 점액을 두껍게 만들어 정자가 자궁에 도달하기 어렵게 만드는 것이다.
장점
- 피임약을 매일 복용할 필요가 없다.
- 계획에 없던 성관계에도 아무런 걱정없다.
- 방출하는 호르몬은 아이에 아무런 영향을 미치지 않기 때문에 모유수유 중에도 사용 가능하다.
- 생리통을 줄여준다.
- 에스트로겐이 함유된 약을 복용하기 힘든 여성들에게 이상적이다.
- 두꺼워진 자궁 경부 점액이 박테리아가 자궁 경관에 도달하는 것을 막아 질 감염으로부터 보호하는데 도움이 된다.
단점
- 월경이 불규칙해질수도 있다.
- 월경과 월경 사이에 출혈이 있을 수 있다.
- 불편할 수 있는 불규칙적인 출혈이 흔하다.
- 때에 따라 월경이 심하고 더 오래 지속된다.
- 월경의 빈도가 적어지거나 완전히 멈추는 여성도 있다.
- 이미 불규칙적 출혈이 있다면 프로게스틴 임플란트를 사용할 수 없다.
부작용

다른 부작용도 있다. 일반적으로 삽입 후 첫 달에 나타나며 다른 유형의 피임법에서 나타나는 부작용과 유사하다. 일반적으로 이식 후 3~4개월 후에 사라진다.
다음과 같은 부작용이 있다.
- 두통
- 가슴 통증
- 어지러움 또는 매쓰꺼움
- 체엑 저류
- 여드름 증가: 일부 여성들은 더 증상이 나아졌다고 하기도 한다
- 상처 부위의 감염 위험 증가
프로게스틴 임플란트를 권유하지 않는 경우
- 임플란트 성분에 알레르기(과민증)가 있는 경우
- 혈전증이 있는 경우
- 유방암 또는 생식기 암 가족 병력이 있는 경우
- 황달이나 간 종양이 있는 경우
프로게스틴 임플란트가 실패하는 경우

임플란트의 효과를 제대로 보기 위해선 그 위치가 가장 중요하다. 경험이 많은 유능한 산부인과 전문의가 그 효과를 보장할 것이다.
임플란트를 받으려면 현재 임신중이 아니라는걸 확인해야한다. 결과적으로 임신이 아님을 확실히 하기 위해 월경 후 5일 정도 후에 임플란트를 시행한다. 임플란트는 이식되는 순간부터 바로 효과를 보인다.
의사와의 상담이 필요할 때
- 임플란트를 느끼지 못하는 경우
- 임플란트의 모양에 변화가 있다고 생각되는 경우
- 임플란트 주위 피부에 변화가 있거나 통증이 있는 경우
- 임신이 된 경우
임신을 원한다면 어떻게 할까?
임신을 원하는 경우 그냥 임플란트를 제거하면 된다. 이 유형의 피임법이 주는 장점은 임신을 원하는 경우 의사에게 가서 제거하면 된다.
금방 자연적인 생식능력을 회복할 것이다. 한 달 내, 또는 최소 3개월이면 배란주기가 완전히 정상으로 돌아올 것이다.
결론

프로게스틴 임플란트가 효과적이려면 정확한 날에 이식해야한다. 그렇지 않으면 임신할 위험이 있다. 100 % 안전한 피임 방법은 없다. 피임 방법을 고려할 때 확률이 낮더라도 언제나 가능성이 있음을 기억해야한다.
본인과 본인의 생활 방식에 가장 잘 맞는 피임법을 의사와 상담하도록 한다. 올바른 결정을 내리면 만족스러운 성생활을 할 수 있고 준비가 되었을 때 임신할 수 있다.
참고 문헌
모든 인용된 출처는 품질, 신뢰성, 관련성 및 유효성을 보장하기 위해 저희 팀이 철저히 검토했습니다. 이 글의 참고 문헌은 신뢰할 수 있으며 학문적 또는 과학적 정확성을 갖춘 것으로 간주되었습니다.
- Acuña Arias, D. C. (2013). Complicaciones de los implantes subdérmicos anticonceptivos implantados en mujeres en el Hospital Provincial General Latacunga (Bachelor’s thesis). http://dspace.uniandes.edu.ec/bitstream/123456789/4478/1/TUAMED003-2013.pdf
- Capella S, Daniela, Schilling R, Andrea y Villaroel Q, Claudio. (2017). Criterios médicos de elegibilidad para el uso de anticonceptivos de la OMS. Revista Chilena de Obstetricia y Ginecología , 82 (2), 212-218. https://dx.doi.org/10.4067/S0717-75262017000200012
- Montenegro-Pereira, E., Lara-Ricalde, R., & Velásquez-Ramírez, N. (2005). Implantes anticonceptivos. Perinatología y reproducción humana, 19(1), 31-43. http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0187-53372005000100005&lng=es&nrm=iso&tlng=es
- Tuesta Laithon, K. Efectos diversos relacionados al uso del implante subdérmico en usuarias de planificación familiar en la Micro Red Sur de Salud de Iquitos, 2016. https://alicia.concytec.gob.pe/vufind/Record/UCPI_e5b37d03d73d0f7dead6a8ee7e9b8f7b